Женское счастье – было бы здоровье!
Правильная работа репродуктивной системы закладывается с детства, в несколько этапов. И на каждом из них девочку должен сопровождать врач-гинеколог. Когда идти к врачу с дочерью и как правильно направлять её развитие, обсуждаем с главным внештатным гинекологом детского и юношеского возраста Минздрава Свердловской области, врачом высшей категории Инной Лаврентьевой.
Забота с пелёнок
– Инна Вадимовна, в каком возрасте девочку впервые нужно показать гинекологу?
– Если у родителей возникают сомнения в здоровье дочери, обратиться к врачу можно в любой момент. Одна из частых проблем у девочек первых лет жизни – вульвит, воспаление наружных половых органов. Даже если болезнь не бросается в глаза, она проявится в ухудшении анализа мочи, и педиатр может направить пациентку к гинекологу.
Если говорить об обязательных профилактических осмотрах, то первый плановый визит к гинекологу должен произойти в три года. Врач смотрит, нет ли аномалий в строении половых органов, при необходимости ставит на учёт для дальнейшего наблюдения и оказания помощи.
Затем профосмотр проводится в шесть лет, когда начинается эндокринное развитие. В этот момент можно заметить проблемы на ранней стадии и направить девочку на более глубокое обследование у эндокринолога.
А самый критически важный профосмотр проводится в 13 лет, и его нельзя откладывать, каким бы хорошим ни было самочувствие дочери, есть ли у неё менструация, наладился ли цикл. Тем более, если у девочки не начала формироваться грудь – это очень тревожный сигнал. У таких пациенток мы часто выявляем смертельно опасные и коварные онкопатологии. Каждый год мы сталкиваемся с хромосомным нарушением, которое приводит к злокачественным новообразованиям в яичниках – гонадобластоме или дисгерминоме. Счастье, если удаётся вовремя прооперировать юную пациентку и спасти ей жизнь, а также репродуктивное здоровье. Если не успеть на ранней стадии, то даже после успешной операции ей уже не восстановить здоровье и не сформировать фигуру, потому что гормональная терапия может спровоцировать рецидив онкологии.
Другая проблема может скрываться за нарушениями менструации, поэтому необходимо отмечать в календаре начало и окончание каждой менструации. Если этот период дольше семи дней, если кровотечение обильное и приводит к ухудшению самочувствия, нужно обратиться к врачу. Как и в том случае, если анализ крови показывает низкий уровень гемоглобина и ферритина. Продолжительность цикла – от первого дня одной менструации до первого дня следующей – в норме занимает 24–32 дня, если меньше или больше – пора к врачу.
Вообще, с 14 лет и всю последующую жизнь осмотры гинеколога должны проводиться не реже, чем раз в год, а лучше каждые полгода.
– Нужно ли в подростковом возрасте обследовать девочек на рак молочной железы?
– Именно на этот рак – нет, но в целом врач должен проверить грудь на предмет других образований. Что касается рака молочной железы, он крайне редко проявляется так рано. Наследственный фактор провоцирует лишь 3% случаев, а остальные могут быть вызваны самыми разными причинами. И чаще всего эта онкология поражает женщин среднего и старшего возраста.
Семья в ответе
– Как маме подготовить дочь к посещению главного женского врача?
– В младшем возрасте можно обсудить, что каждый наш орган обследует тот или иной врач. Как раз в том же возрасте дети обычно проходят нескольких узких специалистов, и малышка не выкажет удивления. С девочкой старшего дошкольного возраста важно обсуждать вопросы гигиены и объяснять, что её тело будет меняться, и нужно рассказать вам, если её что-то обеспокоило или заинтересовало. Несколько позже, когда изменения в теле станут заметнее, можно рассказать, чего ещё девочке ждать: набухания груди, появления волос в паху и подмышках, белей и менструации – в норме она может начаться уже в 11 лет.
А с девочкой-подростком стоит обсудить первую любовь и влечение, обозначить, что в этом возрасте общение с мальчиками не обязывает её к половой жизни – всему своё время. Доверительное общение между родителями и детьми не возникает на ровном месте, выстраивать его нужно с самого начала, чтобы вместе преодолеть сложный переходный возраст.
– Что ещё следует делать родителям для поддержания репродуктивного здоровья девочки?
– Для нашего организма продолжение рода, как ни странно, не основная забота. И в негативных условиях наш мозг может дать «отбой» развитию репродуктивной функции. Если не исправить эту ситуацию до совершеннолетия, можно прийти к женскому бесплодию.
Питание девочки должно быть регулярным и полноценным, включать полезные жиры, богатые железом мясные продукты, овощи, фрукты и крупы.
Для хорошего кровообращения органов малого таза важна физическая активность. Обычно достаточно ежедневной зарядки, прогулок и уроков физкультуры. А занятия спортом нужно оценивать по тому, как нагрузка сказывается на самочувствии, особенно в месячные. К слову, в умственных нагрузках тоже нужно чувство меры: если девочка ложится за полночь, чтобы успеть выполнить домашние задания – это уже чересчур. Здоровый сон тоже жизненно необходим, а возможен он тогда, когда отбой наступает не позднее 23 часов. Если беречь здоровье в целом, то и по-женски всё будет хорошо.
Ксения Огородникова
Ген не картошка. Как уральцам подготовиться к рождению здорового ребёнка?
Насколько успешно пройдёт беременность и будет ли ребёнок здоровым? Конечно, больше тревог в этом отношении испытывают пары постарше. Но даже самым молодым будущим родителям не помешает проверить здоровье и предпринять шаги к его улучшению. Как в Свердловской области происходит планирование семьи, рассказала зав. отделением охраны репродуктивного здоровья консультативно-диагностической поликлиники Екатеринбургского клинического перинатального центра, врач акушер-гинеколог Алёна Туреева.
Основательный подход
– Алёна Владимировна, как сегодня происходит планирование семьи?
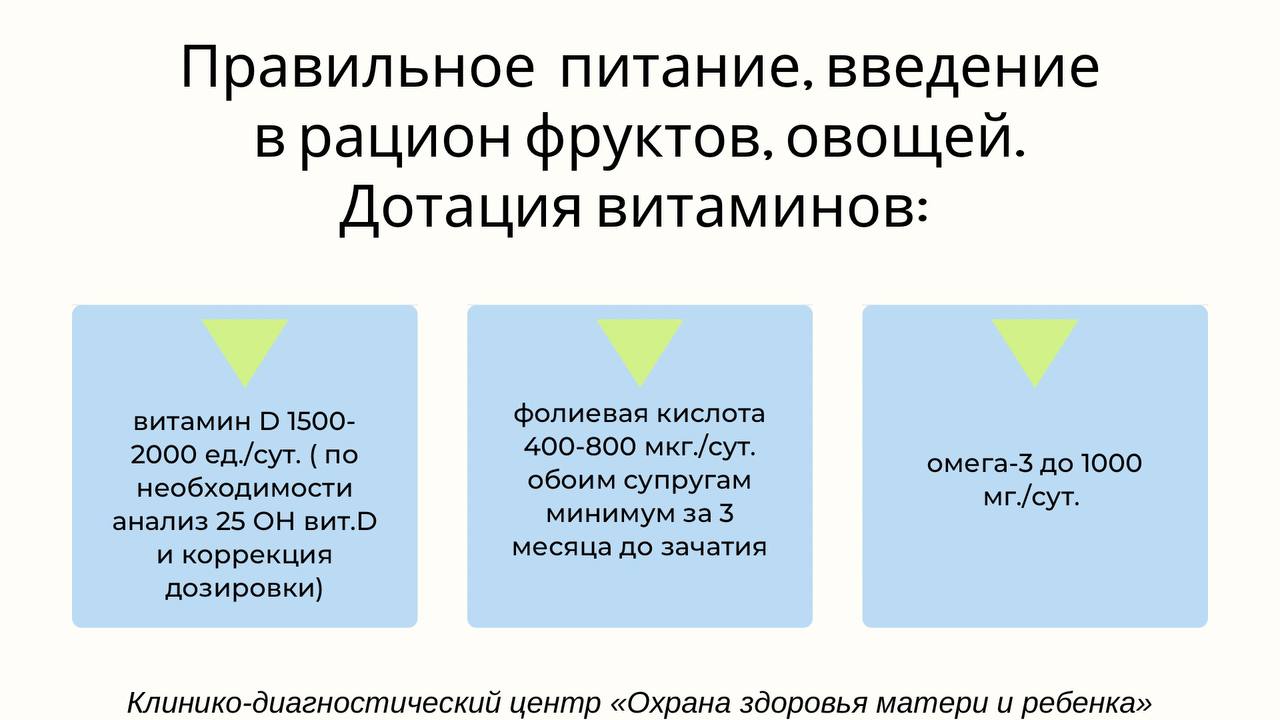
– Прегравидарная, то есть предшествующая беременности, подготовка – это целый комплекс мероприятий. Они направлены на наступление желанной беременности, её благополучное течение и рождение здорового малыша. Мы обследуем обоих будущих родителей и направляем на лечение, если это необходимо. Обоим родителям назначаются витамин Д и препараты йода, женщинам дополнительно фолиевая кислота, при необходимости – препараты железа.
Обращаем внимание на психологическую готовность пары к прибавлению в семье и сопутствующим переменам, помогаем развеять тревоги и сомнения. Также мы изучаем прививочный сертификат. Если необходимо, назначаем вакцинацию согласно национальному календарю прививок и календарю прививок по эпидемическим показаниям.
Разъясняем пациентам, как скорректировать свой образ жизни: соблюдать режим сна; давать себе достаточную физическую нагрузку – спорт, прогулки; правильно питаться и нормализовать вес; отказаться от вредных привычек и употребления алкоголя. В идеале, снизить стрессовые нагрузки, чему, кстати, ЗОЖ тоже способствует.
– Где уральцы могут получить такую помощь?
– Первым этапом подготовки к планированию беременности является диспансеризация в поликлинике по месту жительства. Пациентов проверят на инфекции, передаваемые половым путём. Возьмут спермограмму у мужчин, сделают УЗИ половых органов. Женщинам проведут скрининг рака шейки матки, УЗИ органов малого таза для оценки общего состояния репродуктивной системы и овариального резерва, то есть запаса яйцеклеток. Проведут консультации узких специалистов (гинеколога – для женщин, уролога или андролога – для мужчин).
Если на диспансеризации выявляются какие-то нарушения репродуктивного здоровья, пациенты направляются в специализированное медучреждение. В Екатеринбурге, например, это межтерриториальный кабинет бесплодного брака. Здесь пару дообследуют и предлагают либо медикаментозное, либо хирургическое лечение. При отсутствии его эффективности оформляют документы на ЭКО. В других, наиболее крупных, городах Свердловской области тоже есть такие кабинеты.
– На какие сопутствующие болезни обследуют будущих мам и пап?
– Помимо гинекологических и урологических проблем, мы обращаем внимание на наличие ВИЧ-инфекции и гепатита С, на эндокринные нарушения, ожирение, метаболический синдром, сахарный диабет второго типа, железодефицитную анемию. Предметом обследования и лечения могут быть также болезни щитовидной железы, такое гормональное нарушение, как гиперпролактемия; воспалительные заболевания почек; артериальная гипертензия; болезни желудочно-кишечного тракта. При сборе анамнеза мы выявляем наличие абсолютных и относительных показаний для обращения к генетику: два и более выкидыша, два неудачных ЭКО, наличие генетических нарушений у пациентов и их ближайших родственников. Обследование и лечение выполняются согласно клиническим рекомендациям, на что в 2025 году будет обращаться повышенное внимание.
Это нужно всем
– В каком возрасте прегравидарная подготовка особенно важна?
– В принципе, на всём промежутке с 18 до 49 лет – этот период ВОЗ определила как репродуктивный. Чем старше будущие родители, и особенно мамы, тем выше вероятность, что здоровье уже пострадало от негативных факторов. Учитывая, что в Екатеринбурге средний возраст рождения первенца у женщин – 29 лет – 31 год, настоятельно рекомендую заниматься прегравидарной подготовкой всем. Благодаря мерам государственной поддержки нашим гражданам доступны в рамках ОМС высокотехнологичные репродуктивные технологии. Стоит пользоваться ими на благо здоровья своей семьи.
– Если у пары уже есть здоровые дети, обязательно ли готовиться к следующей беременности?
– Однозначно, стоит готовиться. Первый фактор – если новая беременность не наступает у партнёров до 35 лет – в течение года регулярной половой жизни, старше 35 лет – в течение шести месяцев. Второй фактор – появление соматических патологий, обусловленных возрастом: хронические заболевания, снижение качества яйцеклеток и сперматозоидов.
– Насколько высоки шансы наступления беременности в бесплодной паре?
– Кто хочет иметь ребёнка, тот обязательно получит такую возможность. По нашим данным, при соблюдении требований прегравидарной подготовки около 40% пар смогут зачать ребёнка самостоятельно, около 60% получат направления на ЭКО.
Ксения Огородникова

ВИЧ и репродуктивное здоровье
В большинстве случаев инфицирование ВИЧ происходит половым путем или в связи с беременностью, деторождением или грудным вскармливанием. В настоящее время широко признается наличие взаимосвязи между сексуальным и репродуктивным здоровьем и ВИЧ/СПИДом.
У ВИЧ-инфицированных беременных, не получавших высокоактивную антиретровирусную терапию, увеличивается частота акушерских осложнений, родов и неблагоприятных исходов у детей.
ВИЧ-инфекция может снижать фертильность женщин на любой стадии заболевания, отмечены нарушения менструального цикла и овуляции, снижение овариального резерва и качества ооцитов.
У ВИЧ-инфицированных пациентов регистрируют потерю массы тела и дистрофию, нарушение функции щитовидной железы, надпочечников и гипогонадизм.
Нарушения менструальной, овуляторной функции могут происходить по целому ряду причин, которые непосредственно не связаны с их болезнью, а с множественными стрессовыми факторами.
ВИЧ-положительная женщина страдает повышенной частотой и тяжестью тазовых инфекций, предраковых и злокачественных поражений шейки матки.
Чтобы позаботиться о своем репродуктивном здоровье, необходимо:
регулярно посещать врача-гинеколога
ежегодно сдавать мазок на флору и онкоцитологию
проходить диспансеризацию (с 18 до 39 лет – раз в три года, после 40 – ежегодно), профосмотры ежегодно
соблюдать правила гигиены и профилактики ВИЧ
знать свой ВИЧ-статус
вести здоровый образ жизни.
Подробнее: https://profilaktica.ru/for-population/profilaktika-zabolevaniy/vich-infektsiya/samoe-interesnoe/vich-spid-i-immunodefitsit-v-chem-raznitsa/

Механизмы пагубного воздействия алкоголя на фертильность весьма многочисленны. Некоторые авторы сообщают, что мужчины, интенсивно употребляющие алкоголь, имеют значительно более высокие концентрации клеток воспаления в семенной жидкости.
Первые отчеты о влиянии употребления алкоголя на частоту мужского бесплодия появились более 30 лет назад. Исследования тканей мужчин, регулярно употреблявших алкоголь, показали, что более 50% таких мужчин имели частичную или полную остановку сперматогенеза, что доказывает взаимосвязь между употреблением алкоголя, объемом эякулята, а также подвижностью и морфологическим строением мужских половых клеток.
Также итальянские ученые выявили, что даже умеренное ежедневное употребление алкоголя снижают уровень тестостерона у мужчин. Прогестерон является предшественником синтеза тестостерона, поэтому его недостаток может привести к снижению его выработки. Алкоголь индуцирует фермент ароматазу, который превращает тестостерон в женский половой гормон эстрадиол.
Даже умеренное регулярное употребление алкоголя вызывает повреждение наследственного материала (ДНК) в мужских половых клетках, развития аномалий их строения сперматозоидов у 63% таких мужчин. Также отмечается повышенная фрагментация ДНК, программируемая клеточная гибель клеток.
Кроме того, употребление алкоголя приводит к образованию избыточного количества агрессивных активных форм кислорода и окислительному стрессу.

Влияние психоактивных веществ на репродуктивную систему
Употребление психоактивных веществ представляет собой серьезную опасность как для взрослых, так и для молодежи, особенно в контексте репродуктивного здоровья:
Могут нарушать нормальный уровень гормонов. У женщин это может привести к проблемам с циклом и снижению фертильности. У мужчин наблюдается снижение уровня тестостерона, что также провоцирует патологии репродуктивной системы. Нередко приводит к бесплодию.
Возникают психические расстройства – депрессия, паническая атака, тревожное расстройство. Эти состояния могут негативно влиять на сексуальное либидо.
Употребление психоактивных веществ время беременности может резко ухудшить здоровье ребенка, привести к таким серьезным нарушениям, как синдром неонатальной абстиненции, физические и умственные нарушения, преждевременные роды.
Любая зависимость приводит к ухудшению социальной и экономической ситуации, что затрудняет поиск партнера, выстраивание гармоничных отношений и создание здоровой семьи.
Неблагополучное окружение и отсутствие личной гигиены провоцируют риск заражения гепатитом В и С, сифилисом и ВИЧ-инфекцией.
Информирование о возможных рисках употребления наркотических средств, поддержка психического здоровья, доступность программ по борьбе с зависимостями и реабилитации зависимых людей могут существенно улучшить ситуацию.
Узнай больше: https://www.takzdorovo.ru/stati/profilaktika-narkomanii-v-seme/

Откладывание рождения детей на более поздний возраст – это глобальный феномен, затрагивающий как мужчин, так и женщин.
В России пассивное демографическое поведение объясняется желанием мужчин и женщин в первую очередь удовлетворить свои карьерные амбиции и упрочить материальное положение. И только потом уже стать родителями. В итоге многие просто не успевают родить даже одного ребенка. Поэтому необходимо подумать о том, что с каждым прошедшим годом зачать, выносить и родить здорового ребенка будет всё тяжелее и не откладывать на потом эти счастливые и радостные моменты.
Отечественные и зарубежные исследования показывают, что вероятность естественного зачатия снижается с увеличением возраста отцов, а частота выкидышей - наоборот возрастает.
Возраст матери влияет не только на вероятность зачатия и вынашивания ребенка, но и на здоровье будущих детей. Вероятность рождения ребенка с синдромом Дауна в 20 лет составляет 0,5 на 1000 рождений (0,05%), а в 40 лет эта вероятность возрастает в двадцать раз до 10 на 1000 рождений (1%), а после 40 лет и вовсе составляет 1 из 10. Если возраст отца больше 40 лет – это тоже на 13% увеличивает вероятность рождения ребенка с синдромом Дауна.
Откладывание рождения ребенка может увеличивать и риск развития у него злокачественных новообразований. Два крупных исследования с участием более 110 тыс. детей показали, что риск развития онкологического заболевания увеличивается на 6% с увеличением возраста матери на каждые 5 лет после 25 лет.
Начиная с 2024 года, женщины и мужчины в возрасте 18–49 лет могут пройти оценку репродуктивного здоровья в процессе диспансеризации, профилактического медицинского осмотра.
Все необходимые консультации и обследования граждане получают бесплатно по ОМС в поликлинике, в женской консультации.

Почему здоровье ребенка так сильно зависит от образа жизни его мамы? Во время беременности малыш связан с матерью, получает от нее витамины и полезные вещества. Но и вредные привычки отражаются на здоровье, ведь токсины также передаются от матери ребенку. Если мама курит или пьет во время беременности, это сильно вредит здоровью будущего малыша.
Как влияют вредные привычки на здоровье ребенка? Курение, употребление алкоголя или наркотиков приводят к страшным последствиям. Злоупотребление вредными привычками может вызвать физические и умственные дефекты у ребенка, генетические мутации и инвалидность. Курение увеличивает риск выкидыша, преждевременных родов и низкого веса младенца при рождении. Из-за употребления алкоголя развивается алкогольный синдром плода, дети рождаются мертвыми. Наркотики приводят к врожденным дефектам у ребенка, отклонениям в развитии и неспособности к обучению. Также вредные привычки увеличивают риск осложнений во время родов.
Если мама ведет здоровый образ жизни, хорошо питается и придерживается всех правил, то повышаются шансы родить здорового малыша. Важно отказаться от вредных привычек, чтобы защитить своего ребенка и свое здоровье. Не стоит забывать про питание и спорт, чтобы поддерживать отличное самочувствие. Помните, что от Вашего здоровья зависит счастье и благополучие Вашего малыша.

Где взять йод? ТОП продуктов с высоким содержанием йода
Жители Урала часто испытывают дефицит йода. Этот микроэлемент является составной частью гормонов щитовидной железы, которые регулируют обмен белков, жиров и углеводов, деятельность нервной системы, сердца и сосудов.
В день взрослому человеку необходимо до 150 мкг йода, а беременным и кормящим женщинам — до 250 мкг. И получать его необходимо из еды, так как в организме йод не синтезируется.
Продукты с высоким содержанием йода:
- йодированная соль и другие продукты обогащенные йодом;
- морская капуста (в 100 г капусты дневная норма йода);
- хек и вся морская рыба, морепродукты (100 граммов филе хека содержат 160 мгк ценного йода);
- картофель (в 100 граммах картофеля содержится 60 мкг этого элемента);
- печень трески (в ее составе 350-370 мкг йода на 100 г);
- клюква (в 100 г ягоды содержится до 350 мкг йода);
- белая фасоль, в составе которой кальций, магний, медь, цинк, фолиевая кислота и йод (в 100 г — 30 мкг).
https://profilaktica.ru/sotsialnye-seti/kak-rabotaet-shchitovidnaya-zheleza/index.php?sphrase_id=56197

Зачем необходимо вставать на учет по беременности в женской консультации?
Зная особенности организма, перенесенные болезни, историю болезни членов семьи, акушер-гинеколог еще до беременности может дать рекомендации по образу жизни, питанию, либо назначить необходимое лечение, чтобы будущая мама вступила в беременность максимально подготовленной к ней.
Регулярное наблюдение за главными показателями состояния организма матери и плода во время беременности помогает выявить незначительные изменения, которые могут привести к серьезным осложнениям, если не уделить должного внимания на ранней стадии. Чаще всего выявить их может только врач.
Также акушер-гинеколог выдаст направление на прохождение скрининговых исследований для беременных: УЗИ и анализ крови для определения риска развития врожденной патологии у плода. В дальнейшем потребуется регулярная сдача анализов крови и мочи, измерение артериального давления, прибавки веса.
В зависимости от течения беременности, жалоб, врач также может назначать дополнительные исследования и консультации других специалистов. При развитии осложнений иногда может потребоваться госпитализация в стационар, а в некоторых случаях — экстренная госпитализация.
Встать на учет можно в женской консультации по месту жительства или по месту прописки. Для этого необходимо обратиться туда с паспортом и полисом ОМС.
Подробнее читай: https://profilaktica.ru/kzr/stati/stati-po-vozrastu/dlya-beremennykh/postanovka-na-uchet-po-beremennosti/?sphrase_id=61594

Как выносить и родить здорового ребенка? Что должна знать будущая мама? Рассказывает главная акушерка Областного перинатального центра Дарья Коренная.
Будущие родители должны посетить врача акушера-гинеколога и врача-андролога и проверить свое репродуктивное здоровье.
Получить консультации смежных специалистов по общему состоянию здоровья и приступить к планированию беременности.
За три месяца до планируемого зачатия супругам назначают прием фолиевой кислоты.
После того, как женщина увидит две заветные полоски на тесте, ей необходимо встать на учет в женскую консультацию, регулярно посещать врача акушера-гинеколога, проходить плановые обследования у специалистов.
Очень полезны прогулки на свежем воздухе, йога для беременных, бассейн и т. д.
Окружите себя чем-то приятным, позитивным: походы в театр, в картинные галереи - всем тем, что вызывает положительные эмоции.
Питание должно быть сбалансированным и дробным. Есть за двоих не стоит. Необходимо употреблять достаточное количество фруктов и овощей.
Все о вынашивании беременности, развитии, воспитании и здоровье ребенка на портале «Интернет-кабинет здорового ребенка». https://profilaktica.ru/kzr/stati/stati-po-vozrastu/dlya-beremennykh/

Знаешь ли ты, что твои красота и здоровье зависят от твоих гормонов? Дисбаланс женских гормонов может привести к тому, что женщина начинает лысеть, толстеть и стареть. Что это за гормоны и как понять, что пора действовать? Самые главные женские гормоны:
Эстрогены – это группа женских половых гормонов, которые вырабатываются в яичниках. К ним относятся эстрон, эстриол и эстрадиол.
Нормальный уровень эстрогенов это:
• красивые, блестящие волосы;
• молодая и здоровая кожа – гормоны отвечают за синтез коллагена, эластина и гиалоуроновой кислоты;
• хорошее настроение, молодость;
• женский тип характера: легкий, кокетливый, мягкий;
• женское здоровье: развитие половых органов и регулярный менструальный цикл, высокая фертильность, способность к зачатию и вынашиванию, либидо, крепкие кости, повышенное усвоение витаминов и минералов.
Эстрагенодоминирование - когда уровень эстрогена у женщины повышен:
• нарушение половой функции (пропадают месячные или овуляция, СПКЯ, выкидыши, бесплодие);
• образование жира на животе и бедрах;
• предменструальный синдром (ПМС);
• рост опухолей и кист (фиброаденома груди, фиброма матки, киста в груди, киста яичника, эндометриоз, дисплазия шейки матки, полипы в матке, миома);
• онкозаболевания (рак молочных желез, рак яичников, рак матки).
Прогестерон или гормон беременности вырабатывается в яичниках. Основная функция - это развитие яйцеклетки и ее размещение в матке. У небеременных женщин прогестерон также присутствует и повышается во второй фазе менструального цикла.
Прогестерон отвечает:
• за синтез серотонина - избавляет от тревожности, успокаивает;
• за синтез дофамина - гормона удовольствия и удовлетворения;
• избавляет от бессонницы, дает крепкий сон;
• снижает болевую чувствительность.
Когда уровень прогестерона снижен наблюдается бесплодие, выкидыши, ярко выраженный синдром ПМС, тяга к сладкому, болезненные месячные, раздражительность, тревожность, бессонница.
Как самой помочь восстановить гормональный фон?
• Употреблять в пищу «полезные» жиры – авокадо, льняное семя (масло), жирную рыбу, сливочное масло и продукты богатые цинком (бобовые, орехи, брокколи, морепродукты).
• Снизить уровень стресса. Гормон стресса (кортизол) снижает выработку эстрогенов.
• Больше спать. Мелатонин при этом стимулирует выработку эстрогенов.
• Восполнить дефицит витаминов (особенно витамина Д и цинка) и железа в организме.
Для того, чтобы выявить гормональный дисбаланс, нужно сдать кровь на гормоны. Анализы назначает врач акушер-гинеколог в женской консультации. Гормоны сдаются в зависимости от дня цикла:
• Эстрадиол на 3-5 день цикла
• Прогестерон на 19-25 день цикла

Рождение ребенка – большое счастье, однако сейчас каждая шестая женщина страдает бесплодием. Плохая экология, вредные привычки и болезни сильно влияют на женское репродуктивное здоровье. Чтобы стать счастливой мамой, каждая женщина должна помнить несложные правила профилактики.
Что же советуют врачи для сохранения женского здоровья? Каждой женщине нужно отслеживать менструальный цикл, сдавать анализы и посещать гинеколога минимум раз в год, даже если нет жалоб. Также помните, что нельзя пить гормональные препараты без консультации врача. Для женского здоровья особенно полезно ходить на фитнес, плаванье и аквааэробику, так как занятия спортом улучшают кровообращение в органах малого таза.
Зимой женщинам важно не мерзнуть, поэтому необходимо носить теплую одежду. Правильное питание повышает шансы родить здорового ребенка, исключите вредные привычки и ешьте побольше белковой и растительной пищи. Также важно соблюдать правила гигиены, ежедневно принимать душ и менять белье. А надежные средства контрацепции защитят Вас от серьезных болезней.
Если Вы будете заботиться о своем организме, сохраните здоровье на долгие годы. Соблюдайте несложные правила гигиены и помните о важности профилактики болезней. Не занимайтесь самолечением и при появлении неприятных симптомов срочно обращайтесь к врачу. Помните, что без регулярного обследования можно не только пропустить онкологию, но и другие болезни, грозящие бесплодием.

Здоровая семья строится на крепких отношениях и здоровье, в том числе репродуктивной системы.
В Свердловской области в рамках регионального проекта «Контроль здоровья» в процессе диспансеризации проводятся дополнительные обследования для сохранения репродуктивного здоровья граждан.
Для мужчин:
🩺осмотр уролога
спермограмма*
микроскопическое исследование микрофлоры для выявления возбудителей инфекционных заболеваний органов малого таза методом ПЦР*
УЗИ предстательной железы и органов мошонки*.
Для женщин:
микроскопическое исследование влагалищных мазков
мазки на выявление возбудителей инфекционных заболеваний органов малого таза методом ПЦР
определение ДНК вирусов папилломы человека высокого канцерогенного риска в отделяемом из цервикального канала*
🩺Осмотр врачом акушером-гинекологом
мазки на выявление рака шейки матки
УЗИ органов малого таза*
УЗИ молочных желез*
Подробнее про диспансеризаци по региональному проекту «Контроль здоровья» https://profilaktica.ru/for-population/dispanserizaciya/dispanserizatsiya-2025/
*Обследования входят во 2 этап диспансеризации в рамках «Контроля здоровья», по показаниям.

Методы релаксации для беременных
Вполне нормально, что беременность, особенно первая, вызывает различные эмоции у женщины. Это новые ощущения, новые переживания, неопределенность дальнейшего хода событий.
Если же вы находитесь в состоянии тревожности каждый день, если беременность перестает приносить вам удовольствие, вызывая только тревожные эмоции, вам следует обратить внимание на методы релаксации.
Проводите больше времени на свежем воздухе
Если вы большую часть своего дня находитесь в помещении, выходите по крайней мере один раз в день на прогулку.
Посещайте интересные мероприятия
Если вы любите классическую музыку, театральные постановки, следите за новинками кино, обязательно устраивайте себе такие вылазки.
Займитесь медитацией
Найдите удобное место, где вас никто не будет отвлекать, примите удобное положение сидя. Начните с нескольких глубоких вдохов-выдохов, чтобы освободиться от напряжения.
Посетите йогу для беременных*
Занятия йогой помогают снизить уровень кортизола в крови, а соответственно тревожность, улучшают физическое самочувствие.
Пойте
Пение помогает избавиться от эмоционального дискомфорта, а также подготавливает внутренние органы (легкие, сердце, диафрагму) к родам.
Будьте позитивны
Старайтесь думать о хорошем, находить положительные моменты в любой ситуации, а огорчениям противопоставлять приятные воспоминания.
Если в вашей жизни наступили не самые лучшие дни, их надо просто пережить. Это не навсегда. Если самостоятельно это сделать не получается, можно обратиться к помощи психолога (существуют специалисты, которые работает именно с беременными).
*Имеются противопоказания, проконсультируйтесь со своим врачом!







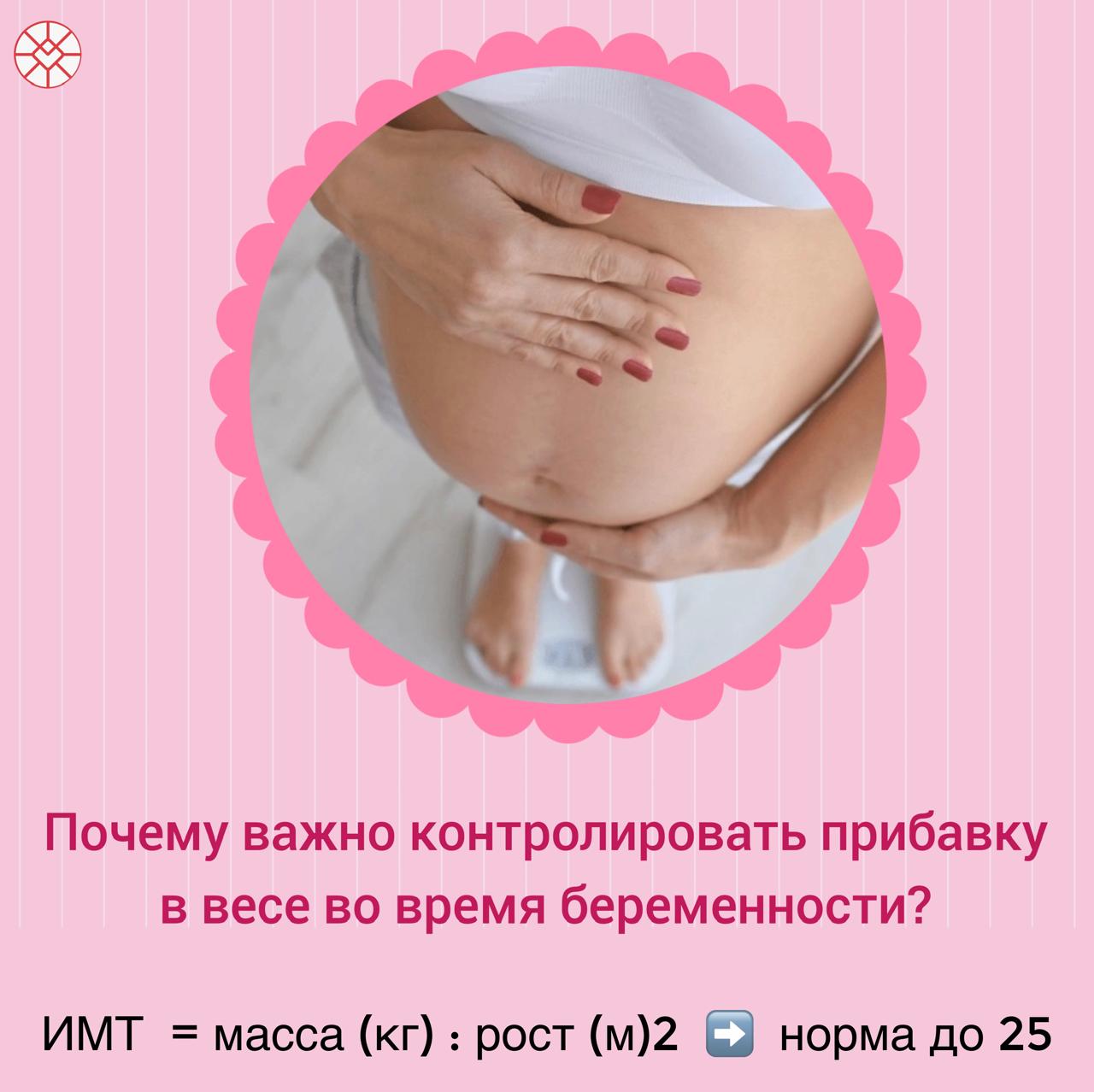
Почему необходимо контролировать прибавку в весе в течение беременности?
Для физиологического течения беременности характерно постепенное увеличение массы тела. Это связано с перестройкой гормонального фона и развитием ребенка.
Основной вклад в прирост веса вносят вес плода, растущие матка и молочные железы, накопление жидкости, а также жировые отложения. Жировая ткань выполняет ряд функций. Она является своеобразным амортизатором для плода, запасным источником питательных веществ и энергии, а также подготавливает молочные железы к лактации.
За время беременности важна нормальная прибавка в весе, которая будет зависеть от исходной массы тела, индекса массы тела – ИМТ (до беременности).
Избыточная масса тела диагностируется при ИМТ 25-29,9, ожирение — 30,0 и выше. Ожирение при беременности повышает риск возникновения гипоксии, нарушений развития плода, потери ребенка, гестоза, заболеваний почек, варикозного расширения вен и др.
Чаще всего лишний вес при беременности – результат невоздержанности в еде и низкой физической активности.
Придерживайтесь здорового образа жизни и регулярно посещайте своего врача.
Подробнее о питании для беременных: https://profilaktica.ru/kzr/stati/stati-po-vozrastu/dlya-beremennykh/pitanie-vo-vremya-beremennosti/?sphrase_id=61602

Репродуктивная диспансеризация: что нужно знать?
В возрасте от 18 до 49 лет каждый может пройти комплексное обследование репродуктивной системы бесплатно. Зачем?
Цель: выявить болезни и риски до того, как они повлияют на способность зачать и родить здорового ребенка.
Что проверяют?
- Инфекции, передаваемые половым путем.
- Гормональные нарушения.
- Новообразования на ранних стадиях.
Как проходит?
1 этап: Прием у профильного врача (гинеколог для женщин, уролог/хирург для мужчин) + анкетирование.
2 этап: Углубленная диагностика, если нашли проблемы.
Итог: Группа здоровья и понятный план действий (лечение, рекомендации, профилактика).
Не ждите, когда «заболит». Репродуктивное здоровье — это про заботу на опережение.

Как сохранить репродуктивное здоровье?
Здоровая семья строится на крепких отношениях и здоровье, в том числе репродуктивной системы.
Для свердловчан в рамках диспансеризации проводятся дополнительные обследования для сохранения репродуктивного здоровья.
Для мужчин:
- осмотр уролога
- спермограмма
- микроскопическое исследование микрофлоры для выявления возбудителей инфекционных заболеваний органов малого таза методом ПЦР
- УЗИ предстательной железы и органов мошонки.
Для женщин:
- микроскопическое исследование влагалищных мазков
- мазки на выявление возбудителей инфекционных заболеваний органов малого таза методом ПЦР
- мазки на выявление рака шейки матки
- УЗИ органов малого таза
- УЗИ молочных желез
Также все жители Свердловской области могут сдать кровь на ВИЧ-инфекцию, сифилис, гепатит С, а при подозрении на заболевания, передающиеся половым путем пройти анонимное обследование у дерматовенеролога.
Помните, что профилактика и выявление заболеваний, передающихся половым путем, - важный этап в сохранении репродуктивного здоровья.






Заботиться о ребенке нужно начинать не в тот момент, когда тест показал две полоски. Фундамент здоровья малыша закладывается ДО зачатия.
Хотите факт?
Органы малыша формируются с 3-й недели беременности. То есть, когда вы увидите заветные полоски (на 4-5 неделе), его сердечко уже будет биться, а нервная трубка — сформирована. Если в этот момент в организме мамы не хватает фолиевой кислоты, это может привести к необратимым последствиям.
Поэтому ВОЗ рекомендует начинать прием фолиевой кислоты за 2-3 месяца до планируемой беременности.
Планирование — это не прихоть врачей, а возможность подарить малышу здоровье с первой секунды.

В Свердловской области одновременно с диспансеризацией можно пройти оценку репродуктивного здоровья.
С помощью этих исследований медики диагностируют проблемные состояния и выявляют признаки заболеваний, связанных с репродуктивным здоровьем, которые могут негативно отразиться на возможности зачатия и вынашивание беременности.
Для женщин от 18 до 49 лет:
1-ый этап:
– анкетирование
– осмотр врача-акушера-гинеколога
– исследование влагалищных мазков (микроскопическое, цитологическое и лабораторное методом ПЦР)
– осмотр и пальпация молочных желез.
2-ой этап (по показаниям):
– определение ДНК вирусов папилломы человека
– УЗИ молочных желез, оценка состояния региональных лимфоузлов
– повторный прием врача-акушера-гинеколога.
Для мужчин от 18 до 49 лет:
1-ый этап:
– анкетирование
– осмотр врача-уролога или врача-хирурга.
2-ой этап (по показаниям):
– спермограмма
– микроскопическое исследование отделяемого мочеполовых органов
– определение ДНК возбудителей инфекционных заболеваний органов малого таза
– УЗИ предстательной железы и органов мошонки
– повторный прием врача-уролога или врач-хирурга.
Итоговый перечень исследований определят врач.
БЕСПЛАТНО! ДОСТУПНО! В поликлиниках города!










